Com o avanço das técnicas endovasculares, angiográficas e da microcirurgia tem sido possível a realização de procedimentos em artérias de pequeno calibre ao nível do tornozelo e do pé. No entanto, tais técnicas exigem a presença de leito arterial distal que está ausente em muito pacientes o que os leva a uma amputação do membro por falta de recursos terapêuticos convencionais. A revascularização retrógrada é uma técnica presente na literatura mundial recente que possibilita salvar membros, com insuficiência arterial sem leito distal. No Brasil a técnica é pouco conhecida e não tem sido praticada com frequência. Existem poucas publicações nacionais sobre o tema. Este site disponibiliza a bibliografia, técnicas cirúrgicas e principalmente pequenos detalhes indispensáveis para o sucesso do procedimento.
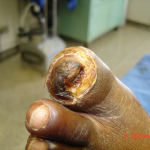
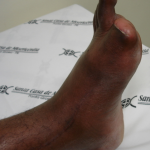
Paciente com tromboangeite obliterante submetido a arterialização venosa e amputação de dedo
A aterosclerose obliterante, especialmente aquela acompanhada de diabetes melitus; a tromboangeite obliterante na maioria absoluta dos seus casos; e o aneurisma de artéria poplítea com trombose do leito distal são condições em que encontramos pacientes em isquemia crítica sem leito arterial distal. Nesta situação, a única maneira de irrigar o membro isquêmico é derivar o fluxo arterial através do sistema venoso, com a finalidade de atingir a micro-circulação de maneira retrógrada.
As primeiras tentativas de fístulas arteriovenosas terapêuticas datam do inicio do século passado. Realizadas na parte proximal dos membros inferiores não obtiveram resultados favoráveis. A partir da década de 70, com os trabalhos pioneiros de Lengua (1975), as fístulas passaram a ser estendidas até o pé, e os bons resultados apareceram em várias publicações.
Referências:
- Pomposelli FB, Jepsen SJ, Gibbon GW, Campbell DR, Logerfo FW. Efficacy of the dorsal pedal bypass for limb salvage in diabetic patients: Short term observations; J Vasc Surg 1990; 111:745-52.
- Campbell WB, Verfaille P, Ridler BM, Thomson JF. Non operative treatment of advanced limb ischaemia: the division for palliative care. Eur J Vasc Endovasc Surg 2000; 19: 246-49.
- Lengua F. Technique d’artérialisation du réseau veineux du pied. Press Med 1975; 4:1039-42.
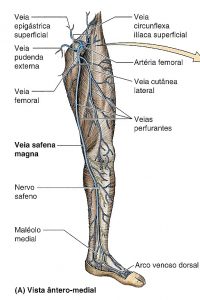
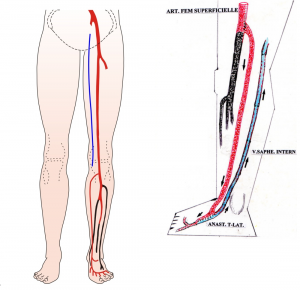
O membro inferior possui sistema venoso superficial e profundo. As veias superficiais situadas no tecido subcutâneo são facilmente acessíveis e se prestam para confecção de enxertos e derivações arteriais. As veias profundas situadas sob a fáscia muscular acompanham as grandes artérias. A drenagem venosa do membro é realizada principalmente por esse sistema. Sua perviedade é condição imprescindível para o sucesso da arterialização venosa.
ANATOMIA DO SISTEMA VENOSO DO MEMBRO INFERIOR
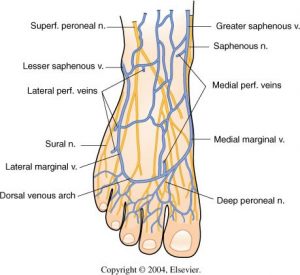
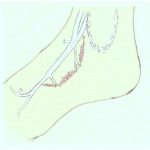
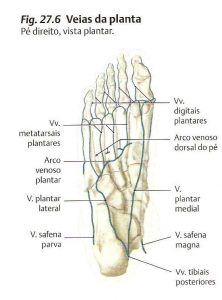
A rede venosa do pé está disposta em quatro planos:
Superficial dorsal (1º plano): Formado pelo arco venoso que se origina da veia marginal externa (lateral). Recebe a drenagem venosa de quatro veias metatarsianas em sua margem convexa e dois ou três ramos na margem côncava fazendo continuidade com a veia marginal interna (medial) e a safena magna. O arco dorsal por ser duplo em 1/3 dos casos quando a parte medial recebe a drenagem da primeira e segunda metatarsiana.
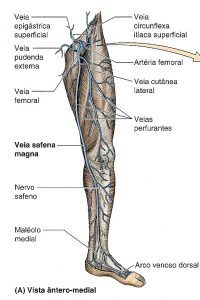
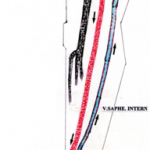
Trajeto da veia safena magna: A veia dorsal do hálux + arco venoso dorsal drenam para a veia safena magna que ascende anterior ao maléolo medial, segue posterior ao côndilo medial do fêmur, atravessa o hiato safeno e drena para a veia femoral.
Profundo dorsal (2º plano) e plantar (4º plano): Acompanham as artérias digitais e metatarsianas que se comunicam respectivamente com as veias tibiais anteriores e posteriores. São duas veias para cada artéria.
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Superficial plantar (4º plano): Desembocam na arcada venosa plantar que comunica-se com a safena externa (parva).
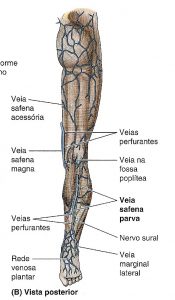
Trajeto da safena externa (parva): A veia dorsal do 5º dedo + o arco venoso plantar desembocam na safena extena (parva) na face lateral do pé, acende posteriormente ao maléolo lateral como continuação da veia marginal lateral, percorre a margem lateral do tendão calcâneo, inclina-se para a linha mediana da fíbula e penetra na fáscia muscular, ascende entre as cabeças do músculo gastrocnêmio na face posterior do maléolo lateral e drena para a veia poplítea.
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Veias perfurantes: Veias que comunicam o sistema venoso superficial com o sistema venoso profundo. Fazem o fluxo do sentido superficial para o profundo.
Sherman (1949) descreveu 8 veias perfurantes na parte medial do pé e 7 na lateral.
Lofgren (1968) injetou pressão em veias perfurantes do arco venoso dorsal (entre o 1º e o 2º metatarsiano) e notou enchimento das veias superficiais da porção próxima, dissecou 10 extremidades amputadas encontrou 6-12 perfurantes sendo que em média 9 comunicavam o sistema profundo com o superficial. De 94 perfurantes dissecadas, 49 não tinha válvulas, permitindo o fluxo venosos em ambas as direções, 41 tinham uma válvula próxima ao sistema superficial e 4 tinham uma segunda válvula.
Outros estudos vêm comprovando essa teoria de que as veias perfurantes do pé permitem o duplo sentido de fluxo, a perfurante de maior importância é a do 1º espaço interdigital que mede aproximadamente 3 mm, chamada também de perfurante 6, que desemboca em 90% dos casos no arco venoso dorsal e algumas vezes na 1ª metatarsiana dorsal, sendo avalvulada em 93% dos casos (Lengua, 1988; Garrido, 2002).
Referências:
- MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
- Lengua F, Herrera JJ, Florsch CL. Etude des veines du pied par phlébographie à contrecouraant. J. Mal Vasc. (Paris) 1988; 13:344-350.
- Garrido MB. Anatomia médico cirúrgica do sistema venoso dos membros inferiores. In: Maffei FHA. Doenças vasculares periféricas. 3ª ed. Rio de Janeiro: Medsi; 2002. vol.1, p. 133-67.
- Lofgren EP, Myers TT, Lofgren KA, Kuster G. The venous valves of the foot and ankle. Surg Gynecol Obstet. 1968;8: 289-90.
Algumas doenças como a diabetes melitus, tromboangeite obliterante e aneurisma de artéria poplítea com trombose extensa levam a oclusão arterial distal com comprometimento do leito vascular. A artéria mais distal que apresente fluxo normal deve ser escolhida para a derivação venosa.
ANATOMIA ARTERIAL DA PERNA E DO PÉ
A artéria poplítea após percorrer o hiato dos adutores em sua região ínfero-lateral ramifica-se:
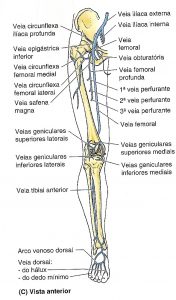
Artéria tibial anterior: Atravessa a membrana interóssea entre o músculo tibial anterior e músculo extensor longo dos dedos e em sua região terminal se torna a artéria dorsal do pé.
Artéria tibial posterior: É continuação da artéria poplíteo, da um ramo lateral – artéria fibular, em sua região terminal se ramifica na artéria plantar medial e plantar lateral. Nutre todo o compartimento posterior da perna e do pé.
Artéria fibular: Principal ramo da artéria tibial posterior, seus principais ramos são a artéria nutrícia fibular, ramo perfurante na membrana interóssea, ramos para o músculo poplíteo, ramos maleolares terminais e laterais que se anastomosam com ramos do tornozelo e calcanhar.
A região lateral da perna é nutrida na porção proximal pela perfurante da artéria tibial anterior e em sua porção distal pela perfurante da artéria fibular.
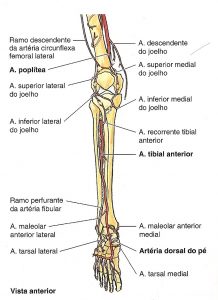
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
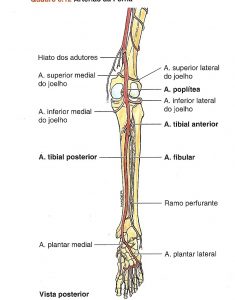
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
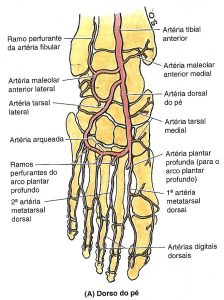
Artérias do pé
Sistema arterial dorsal do pé: Porção final da artéria tibial anterior se localiza na região antero-medial do tornozelo, seus pricipais ramos são: artéria dorsal do 1º metatarsal, artéria plantar profunda, artéria arqueada e artéria tarsal lateral. A anastomose entre a artéria arqueada e tarsal lateral formam o arco dorsal (alça arterial).
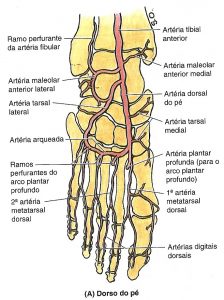
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
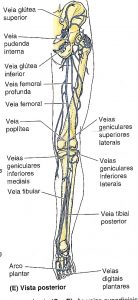
Artérias plantares:
Artéria tibial posterior divide-se em artéria plantar medial e lateral:
Artéria plantar medial: Ramo da artéria tibial posterior. Possui ramos profundo e superficiais. Ramo profundo para a musculatura do hálux. Ramos superficiais para pele, face medial da planta, ramos digitais (lateral às artérias metatarsais plantares mediais).
Artéria plantar lateral: Ramo da artéria tibial posterior. Está profunda ao músculo adutor do hálux, distalmente se encontra entre o flexor curto dos dedos e o quadrado plantar.
Arco plantar profundo: Formado pela artéria profunda (ramo da artéria dorsal do pé) + artéria plantar lateral.
Arco plantar superficial: Formado pelo ramo superficial da artéria plantar medial + artéria plantar lateral.
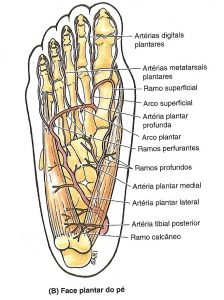
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Relações anatômicas:
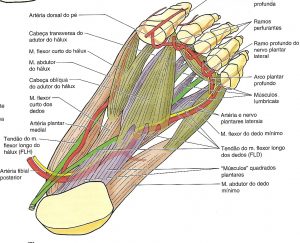
Fonte: MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007.
Referencia:
- MOORE, K.L. Anatomia Orientada para a Clínica. 5ª edição. Rio de Janeiro: Guanabara Koogan, 2007
San Martin em 1902 realizou o primeiro procedimento no sentido de fazer chegar sangue arterial por via venosa retrógrada em territórios de grande isquemia. Da mesma época são também as constatações de Gallois e Pinatelle em 1903 de que para vencer os obstáculos das válvulas venosas se faz necessária, uma força muito maior que a pressão arterial normal (Lengua, 1984). Abalos em 1909 foi quem empregou pela primeira vez o sistema venoso superficial, para confecção de uma fístula, mediante a comunicação da safena magna com a artéria femoral. Helsted e Vaughan (1912) criticaram duramente estes procedimentos, embora Roussiel em 1919 reunindo 63 casos tenha demonstrado êxito em 25% deles (Lengua, 1984).
Szylaghyi et al. em 1951, ícone da cirurgia vascular da época, condenou o método, depois de aplicá-lo em nove casos, com 100% de maus resultados, confeccionando fístulas arteriovenosas em vasos femorais.
Root e Cruz et al. (1965) e Matolo et al. (1976) demonstraram experimentalmente que as fístulas latero-laterais permitiam um bom retorno venoso e melhores resultados, que aquelas término-laterais, que por sobrecarga venosa, levavam a edema, equimose e necrose.
Courbier et al. em 1973 e principalmente Lengua com seus trabalhos a partir de 1974, passaram a estender suas fístulas até o pé, obtendo a irrigação dos dedos e melhores resultados do que seus antecessores.
A arterialização do pé foi empregada pela primeira vez por Lengua (1975) em um paciente diabético com resultados animadores. Sem dúvida, ela não teve uma boa aceitação e só passou a ser adotada depois que os casos tratados foram aparecendo em publicações de outras equipes de cirurgia vascular (Pokrovskii et al,1996; Rowe,2002).
Enxertos venosos com safena reversa derivando a circulação da artéria mais distal que apresente bom fluxo, até o arco venoso do pé, foram realizados por Courbier et al em 1973, Lengua em 1974, 1984, 1993, 1994, 1995 e 2001, Sheil em 1977; Porkrowski et al em 1990 e 1996, Chen et al em 1998, Taylor et al em 1999, Engelke et al em 2001, Rowe em 2002,, Özbek et al em 2005, Gavrilenko et al em 2007, Keshelava et al em 2009, Alexandrescu et al em 2011, Djoric et al em 2011, e Mutirangura et al em 2011.
Nós (Busato et al,1999 e 2008) como Gasparis et al (2002) e Lozano et al (2002), mantivemos a safena magna arterializada “in situ”.
Arterializações do arco venoso da mão tem sido realizada com sucesso por método semelhante relatadas nas publicações de Kind (2006), Pokrovski et al (2007), Chloros et al (2008), Nguyen et al (2011) e Matarrese (2011).
Houlind (2013) apresentou resultados sofríveis com a técnica, chamando atenção para necessidade de melhora na técnica.
Schereve (2014) comparou a arterialização venosa com pontes arteriais inframaleolares mostrando resultados semelhantes.
Trabalhos experimentais de Sasajima(2014) (2013), Koyama (2014), Ozbeck (2014), Djoric (2012) foram direcionados a demonstrar os mecanismos pelos quais os bons resultados clínicos são obtidos.
Busato(2014) em trabalho de pesquisa ainda não publicado demonstrou que o corante Tinta da China interposto entre a artéria doadora e a veia receptora foi encontrado em capilar arterial da extremidade.
A cirurgia tem indicação restrita para os pacientes com isquemia crítica sem leito distal nos quais não se encontra aplicabilidade das técnicas tradicionais de revascularização.
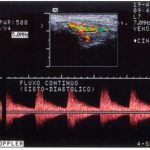
É indispensável avaliação do sistema venoso profundo, da veia que servirá para derivação do fluxo arterial e mapeamento do arco venoso do pé.
Mapeamento do arco venoso do pé através de duplex
INDICAÇÃO DA TÉCNICA E AVALIAÇÃO PRÉ-OPERATÓRIA
A cirurgia tem indicação precisa para tratamento de isquemia crítica sem leito distal, condições encontrada em maior prevalência nas doenças abaixo:
– Aterosclerose obliterante;
– Diabetes melitus;
– Tromboangeite obliterante (na maioria absoluta dos seus casos);
– Aneurisma de artéria poplítea com trombose do leito distal.
A técnica tem a finalidade de tratar dor em repouso, lesões tróficas ou promover a cicatrização de amputações menores.
A arteriografia e o duplex arterial são realizados de rotina a procura de leito para tratamento por enxerto convencional e para procura da melhor artéria doadora. O duplex venoso estuda e marca preferencialmente a safena magna e sua extensão até o pé, bem como as demais veias do sistema venoso profundo que devem estar permeáveis para garantir o retorno do hiper-fluxo gerado pela confecção da fístula. Avalia e marca, ainda, a projeção do arco venoso no pé bem como a presença de válvulas e origem da primeira metatarsiana (Busato et al, 2008).
Referencias: Busato CR, Utrabo CAL, Gomes RZ, Housome JK, Hoeldtke E, Pinto CT, Brandão RI, Busato CD. Arterialização do arco venoso do pé para tratamento da tromboangeíte obliterante. J Vasc Bras. 2008;7(3):267-271.
A técnica cirúrgica para revascularização retrógrada é chamada de arterialização do arco venoso do pé. Baseia-se na confecção de fistula entre o sistema arterial do membro e o arco venoso do pé. A técnica pode ser realizada com a safena “in situ” ou invertida.
A técnica cirúrgica pode ser realizada como Lengua (2001), que faz a anastomose distal com safena invertida diretamente no arco venoso ou como preconizamos: mantendo a safena magna “in situ” (Busato et al., 1999).
Safena invertida ou devalvulada “ex situ”.
A técnica operatória é descrita com detalhes simples e até fúteis mas que na realidade constituem um rol importante para o resultado final da cirurgia (Lengua,1994).
A anestesia preferencial é a peridural com cateter. Protegem-se eventuais lesões tróficas com material estéril e impermeável assim como o apoio do calcanhar com uma luva preenchida de água estéril. A intervenção pode ser realizada por duas equipes: a primeira retira as safenas de ambas as coxas, prepara e executa uma anastomose na artéria doadora.
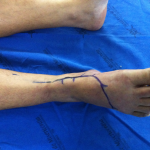
1. Dissecção da veia:
Uma incisão oblíqua longitudinal na parte inferior, lado interno do joelho serve para confecção do túnel para o enxerto. A segunda equipe realiza a dissecção da veia marginal interna do pé através de incisão pré-maleolar de dez centímetros para baixo na projeção desta veia. A incisão deve evitar “cair” sobre a veia, pois o seu fechamento pode expor a anastomose caso ocorra necrose de pele (figura 1B). Pontos de tração são colocados sobre as bordas da ferida incluindo pele e fáscia subcutânea. Para dissecção da veia marginal bem como para o fechamento da ferida evita-se a utilização de pinças e afastadores para evitar a necrose da pele (Lengua,1994).
2. Tunealização:
Tuneliza-se o trajeto do enxerto através do tecido celular subcutâneo com uma sonda de material plástico, em trajeto anterior a safena magna pré maleolar. Evita-se tunelizador metálico que pode causar descolamento da pele originando necrose.
3. Flebotomia:
Com o enxerto localizado em seu leito, sem torções, se realiza uma flebotomia na veia marginal do pé capaz de permitir acesso à primeira metatarsiana e a continuidade do arco venoso. Utilizando-se os dilatadores metálicos, após distensão venosa com soro fisiológico heparinizado, rompem-se as válvulas acessíveis à flebotomia.
4. Anastomose veia-arterial:
Procede-se a anastomose do enxerto venoso com prolene 7 zeros e utilizando-se de lentes de aumento evitando deixar uma bolsa que possa ser comprimida pelo fechamento da pele. Quando isto ocorre, é preferível deixar a incisão apenas aproximada com abertura de 3 a 6 mm, cobrindo-se a anastomose e deixando para cicatrizar por segunda intenção (Lengua, 1994).
5. Destruição das válvulas venosas:
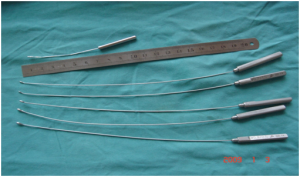
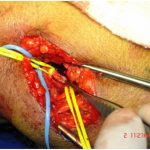
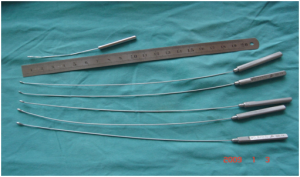
Para a destruição das válvulas do pé foi desenvolvido um conjunto flexível de 5 hastes, de 24 centímetros de comprimento, armado com curtas olivas de ponta cônica de diâmetros variáveis de 1 a 2,5 mm com comprimento de 4 a 5 mm implantados num ângulo de 10 graus e uma de 6 cm, sem angulação, para destruir as válvulas ostiais da primeira metatarsiana. A rotura é feita girando a oliva para dentro do lúmen evitando lesionar a parede da veia (figura 2). A técnica cirúrgica deve ser meticulosamente seguida porque o resultado depende de pequenos detalhes (Lengua, 2006).
Safena “in situ”
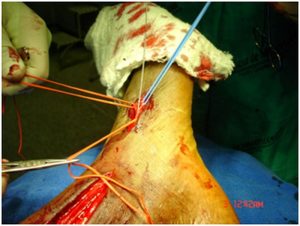
A safena magna mantida “in situ”, deve ser anastomosada à melhor artéria doadora, (figuras 3A e B) que deve ser esqueletizada, pela ligadura de todas as colaterais, até a perfurante anterior do maléolo (figura 4), que deriva parte do fluxo, para as veias tibiais anteriores e dorso proximal do pé.
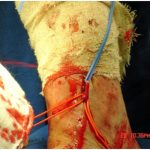
A partir desta, todas as veias do pé devem ser preservadas. Realizamos valvulotomia ascendente através das colaterais ao longo da safena (figura 5) e no pé através de flebotomia (figura 6). O procedimento pode ser simplificado pela passagem de um valvulótomo flexível a partir da flebotomia que é realizada próxima a emergência da primeira metatarsiana. Completamos a valvulotomia descendente na metatarsiana e no arco venoso do pé.
É imprescindível a presença de pulso e frêmito ao nível do arco venoso dorsal, (figura 7 A e B) manutenção das veias do pé a partir da perfurante anterior do maléolo e integridade do sistema venoso profundo do membro que serve como “rota de fuga” ao hiper-fluxo gerado pela fístula (Busato, 1999, 2008).
A utilização da safena magna “in situ” permite “arterializar” o arco venoso do pé com apenas uma anastomose. Evita a retirada da veia de seu leito original e dispensa a confecção de túnel.
Os bons resultados da cirurgia estão relacionados mais a indicação precisa, estudo pré-operatório arterial e venoso da extremidade em risco e detalhes técnicos do que do tipo de cirurgia escolhida.
Referencias:
- Lengua F, Madrid A La, Acosta C, Barriga H, Maliqui C, Arauco R, Lengua A. L’arterialisation des veines du pied pour sauvetage de membre chez l’artéritique. Technique et resultats. Ann Chir 2001;126:629-638.
- Djoric P. Early individual experience with distal venous arterialization as a lower limb salvage procedure. Am Surg 2011;77(6):726-30.
- Busato C.R, Utrabo C.A.L, Housome J.K, Gomes R.Z. Arterialização do arco venoso do pé para tratamento da isquemia crítica sem leito distal. Cir Vasc & Angiol 1999;15:117-121.
- Busato CR, Utrabo CAL, Gomes RZ, Housome JK, Hoeldtke E, Pinto CT, Brandão RI, Busato CD. Arterialização do arco venoso do pé para tratamento da tromboangeíte obliterante. J Vasc Bras. 2008;7(3):267-270.
- Lengua F. Le pontage d’artérialisation veineuse distale peut-il être bénéfique au pied diabétique avec nécrose? Chirurgie1994-1995;120:143-152.
- Lengua Almora F; Arterialization Del Pie Por Isquemia – Ultima Oportunidad para evitar amputaciones em diabéticos.1ª edicion. Lima, Ed. Delvi S.R.L.Julio, 2006
Existem três hipóteses para a fisiologia da arterialização:
(1) Inversão parcial: O fluxo veno-arterial atingiria a arteríola pré-capilar.
(2) Inversão total: O fluxo veno-arterial atingiria os capilares.
(3) Inversão mista: Os dois fenômenos coexistem.
A manutenção da fístula arterio venosa ao nível do pé por um período superior a 30 dias induz o desenvolvimento de arteriogêneses e angiogênese de tal forma que sua oclusão raramente está associada a perda do membro (Lengua).
PÓS-OPERATÓRIO E FISIOLOGIA
Embora Lengua (2006) utilize heparina de BPM durante uma semana no pós-operatório imediato de seus pacientes passando para varfarina. Nós utilizamos a heparina como profilaxia para TVP/TEP juntamente com antiplaquetário que mantemos nos pacientes com insuficiência arterial.
A difusão do sangue arterializado através do arco venoso e das metatarsianas se faz para veias profundas do pé, que por sua vez, se difundem para superficiais proximais graças a ausência de válvulas em um número considerável de veias perfurantes (Lofgren et al,1968).
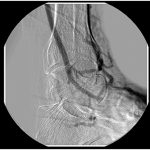
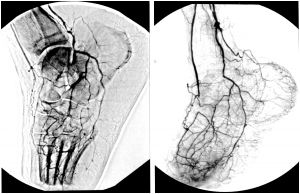
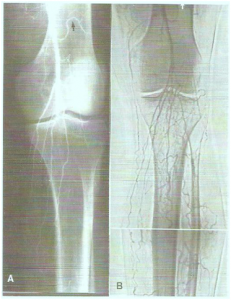
Estes achados podem ser comprovados pela arteriografia pós-operatória de pacientes que apresentam difusão do contraste nos arcos venoso dorsal (figura 1A) e plantar, como na (figura 1B) onde notamos o enchimento do arco plantar do pé e da veia safena parva.
Lengua (2006) apresenta três hipóteses para a fisiologia da arterialização:
- Inversão parcial: O aumento do gradiente veno-arterial permitiria o fluxo através das comunicações arteriovenosas em sentido inverso atingindo a arteríola pré-capilar.
- Inversão total: O fluxo arterial à contra corrente atingiria os capilares no sentido veno-arterial.
- Inversão mista: aonde os dois fenômenos anteriores coexistiriam.
Referências:
- Lengua Almora F; Arterialization Del Pie Por Isquemia – Ultima Oportunidad para evitar amputaciones em diabéticos.1ª edicion. Lima, Ed. Delvi S.R.L.Julio, 2006.
- Lofgren E.P, Myers T.T, Lofgren K.A, Kuster G. The venous valves of the foot and ankle. Surg Gynecol & Obst1968;8:289-290
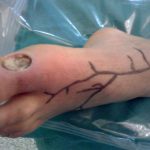
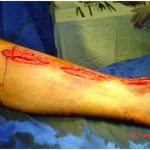
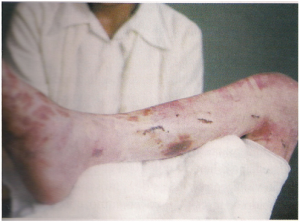
As complicações principais são precoces e se caracterizam por necrose cutânea da ferida operatória, progressão da necrose, síndrome dolorosa do pé por hiperperfusão, hiperestesias dolorosas e roubo por FAV residuais no trajeto da veia até o pé.
Complicações Precoces:
- Necroses cutâneas da ferida operatória no pé, progressão da necrose apesar da patência da fístula AV.
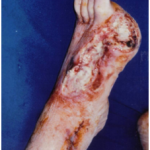
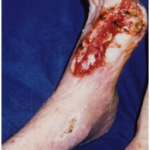
- Síndromes necróticos dolorosos do pé por hiper-perfusão (figura 01).
- Hiperestesias dolorosas.
- Manchas equimóticas
- Manchas petequiais
- FAV residuais no trajeto da esqueletização.
Complicações Tardias:
- As séries estudadas não referem casos de sobrecarga cardíaca nem de varizes do membro operado. As tromboses tardias do enxerto geralmente não são acompanhadas de fenômenos isquêmicos.
Referências: Lengua Almora F; Arterialization Del Pie Por Isquemia – Ultima Oportunidad para evitar amputaciones em diabéticos.1ª edicion. Lima, Ed. Delvi S.R.L.Julio, 2006.
Estudos recentes tem mostrado o aperfeiçoamento da técnica. Os bons resultados estão relacionados à indicação precisa, estudo pré-operatório arterial e venoso da extremidade em risco e detalhes de técnica operatória (valvulotomia do arco venoso do pé e da primeira metatarsiana) (Busato et al, 2008).
- Lu et al (2006): Metanálise, salvamento de 71%, com cicatrização de lesões, pequenas amputações e melhora da dor em repouso.
- Busato et al (2010): Salvamento de 10 em 18 membros (55,6%) de pacientes candidatos à amputação.
- Mutirangura et al. (2011): 73,1% cicatrização de lesões sem dor em repouso e 76,02% de salvamento do membro.
- Djoric (2011): Salvamento do membro de 91,7% para grupo cirúrgico contra 12,5% do grupo clinico.
- Alexandrescu et al (2011) teve sucesso técnico em 21 de 25 membros arterializados (80%), sem mortalidade operatória em 30 dias. Patência cumulativa primária e secundária de 66%, 60% e 48% aos 12, 24 e 36 meses. Salvamento do membro de 73% em seguimento de 3 anos.
- Schreve et al (2014) comparou a cirurgia de bypass com a arterialização venosa, e conclui que ambas tem resultados similares.
- Kum et al (2015) fez um estudo piloto com a realização da arterialização venosa por via percutânea, obtendo sucesso clínico e angiográfico em 6 pacientes.
Lengua et al. (2010): De 60 membros arterializados 12 foram amputados. De 48 (80%) que mantiveram o membro, 40 foram seguidos em média por 4 anos.Destes 38 (95%) ocluíram suas pontes em um tempo médio de 8 meses.
Busato et al. (2010): De 18 pacientes arterializados, 10 mantiveram suas extremidades (55,6%), 6 cicatrizaram amputações menores, 7 sofreram amputações maiores (38,9%) e 1 foi à óbito.
CASUÍSTICAS
Entre Janeiro de 2000 e fevereiro de 2009 LENGUA et al. (2010) realizaram 61 arterializações em 59 pacientes com pé diabético, dois bilaterais, Um paciente foi a óbito no 18º dia de pós-operatório. Dos 58 restantes, 44 homens e 14 mulheres, com idade média de 71 anos (53 a 91anos), 50 do tipo 2 e 8 insulino dependentes. Trinta e cinco hipertensos, 15 com transtornos do ritmo cardíaco, 12 com doença coronariana, 8 com insuficiência renal dos quais 2 em hemodiálise, 6 com Parkinson, 5 com antecedentes de IAM, 4 com retinite diabética e 3 com câncer de próstata. Arteriografia de todos os membros comprovou comprometimento arterial da perna e do pé. Em dois pacientes realizaram exploração cirúrgica: artéria dorsal do pé e tibial posterior. O sistema venoso superficial e profundo foi avaliado com Doppler. Como enxerto usaram a safena interna retirada de um ou dos dois membros conforme a necessidade. Utilizaram em 32 vezes um segmento venoso, 27 invertidos e 5 não invertidos. Dezoito compostos de dois segmentos venosos, 8 com PTFE e veia invertida sendo que em um caso utilizaram veia doada por familiar. A artéria doadora foi a poplítea 25 vezes, 27 a femoral superficial, 3 a femoral comum e 3 a ilíaca externa
O paciente que foi à óbito no 18º dia apresentava sua ponte permeável. Dos 60 membros arterializados 12 foram amputados, 9 em nível de coxa e 3 em perna. Dos 48 restantes 40 foram seguidos em média por 4 anos e 4 meses (dois anos e seis meses a seis anos e dois meses). Durante o seguimento ocorreu a oclusão de 38 pontes (95%) com uma média de patência em torno de 8 meses. (sete a nove meses). Duas continuavam permeáveis, uma há 1 ano e 10 meses e outra há 6 anos e dez meses. Sete pacientes foram a óbito durante o seguimento .
BUSATO, et al. (2010) submeteram dezoito pacientes com isquemia crítica sem leito arterial distal à arterialização do arco venoso do pé com a safena “in situ”. Destes onze com aterosclerose obliterante , seis com tromboangeite e um paciente com evolução tardia de aneurisma de artéria poplítea com trombose distal. Seis dos onze pacientes com aterosclerose (figura 1 e 2) apresentavam diabetes melitus e destes dois com insuficiência renal dependente de hemodiálise.
Dos dezoito pacientes “arterializados”, dez mantiveram suas extremidades (55,6%). Seis cicatrizaram amputações menores, duas trans-metatarsianas, duas de dedos e duas de falanges. Sete sofreram amputações maiores (38,9%). Três em nível de coxa e quatro em nível de perna. Tiveram um óbito (5,5%) em paciente com diabetes melitus, insuficiência renal crônica e septicemia por infecção ascendente.
Dos onze pacientes com aterosclerose obliterante, cinco mantiveram a extremidade, cinco sofreram amputações maiores e um entrou em óbito.
Dos seis pacientes com tromboangeite obliterante, cinco mantiveram a extremidade e um sofreu amputação maior.
O paciente com trombose distal, de aneurisma poplíteo, foi amputado em nível de coxa. .
Os pacientes que mantiveram o membro tiveram um seguimento médio de 695,6 dias (213 a 1066). Daqueles com aterosclerose, dois foram a óbito por co-morbidades com manutenção do membro, dois apesar de fecharem suas fístulas mantiveram o membro e um paciente apresentava ainda sua fístula pérvia. Daqueles com tromboangeite obliterante, quatro tinham fístulas patentes e um fístula fechada.
Referencias:
- Alexandrescu V; Ngongang C; Vincent G; Ledent G; Hubermont G. Deep calf veins arterialization for inferior limb preservation in diabetic patients with extended ischaemic wounds, unfit for direct arterial reconstruction: preliminary results according to an angiosome model of perfusion. Cardiovasc Revasc Med 2011;12(1):10-9.
- Djoric P. Early individual experience with distal venous arterialization as a lower limb salvage procedure. Am Surg 2011;77(6):726-30.
- Mutirangura P; Ruangsetakit C; Wongwanit C; Sermsathanasawadi N;Chinsakchai K. Pedal bypass with deep venous arterialization: the therapeutic option in critical limb ischemia and unreconstructable distal arteries. Vascular 2011;19(6):313-9.
- Busato CR, Utrabo CAL, Gomes RZ, Housome JK, Hoeldtke E, Pinto CT, Brandão RI, Busato CD. Arterialização do arco venoso do pé para tratamento da tromboangeíte obliterante. J Vasc Bras. 2008;7(3):267-271.
- Lu X.W, Idu M.M, Ubbink D.T, Legemate D.A. Meta-analysis of the clinical effectiveness of venous arterialization for salvage of critically ischaemic limbs. Eur J Vasc Endovasc Surg 2006;31:493-9.
- Lengua F; La Madrid A; Acosta C; Vargas J. Arterializacion venosa temporal del pie diabético. J.vasc.bras.vol 9 nº1 Porto Alegre 2010 Epub Apr 23,2010.
- Busato CR; UtraboI CAL; Gomes RZ; HoeldtkeI E; Housome JK; CostaDMM; Busato CD.The great saphenous vein in situ for the arterialization of the venous arch of the foot.J. vasc. bras. vol.9 no.3 Porto Alegre Sept. 2010.
Trabalhos recentes de revascularização distal às artérias do pé mostram índices de salvamento de membro de 81,7% e 69% em um e três anos de seguimento (Brochado-Neto, 2012); 81,8% (Good, 2011); 89,65% (Slais, 2011); Lengua (2010) com a arterialização obteve salvamento de 80% com um tempo médio de permeabilidade de fístula de 8,5 meses e um seguimento médio de 4 anos e 4 meses sem amputação maior.
Os parâmetros adotados na avaliação de resultados das pontes clássicas não são aplicáveis aos da arterialização.
A manutenção da fístula arterio venosa ao nível do pé por um período superior a 30 dias induz o desenvolvimento de neo colaterais e neo arteríolas (arteriogênese) que são evidenciadas em arteriografias de controle (figura 1 A e B) e neo capilares (angiogênese) (figura 2 A e B) (Wahlberg et al.,2003; Mousa et al, 2004) de tal forma que sua oclusão raramente está associada a perda do membro(Alexandrescu et al, 2011). Nas derivações clássicas a conservação do membro está estreitamente relacionada à duração da ponte.
Aumento da rede de arteríolas mantida após a oclusão do enxerto. Fonte: Arterialization del pie por isquemia, F Lengua A
Trabalhos recentes de re-vascularização distal às artérias do pé mostram índices de salvamento de membro de 81,7 e 69% em um e três anos de seguimento(Brochado-Neto, 2012 ); 81,8% (Good et al, 2011); 89,65% (Slais et al, 2011 ); 78,1 e 68,5% em 1 ano (grupo1 com tratamento cirúrgico inicial e 2 pós tentativa de tratamento endovascular) (Spinelli et al, 2011 ); 78% em 30 meses (Staffa et al, 2010 ); 50,4% em 5 anos (Brochado-Neto et al, 2010) e 76% em 24 meses (Khalifa et al, 2009).
Lengua com a arterialização obteve salvamento de 80% com um tempo médio de permeabilidade de fístula de 8,5 meses e um seguimento médio de 4 anos e 4 meses sem amputação maior. Estudo recente comparou as pontes tradicionais abaixo dos maléolos com a arterialização venosa do arco do pé, mostrando resultados semelhantes. Nas revascularizações com ponte a supressão da sintomatologia é rápida, pois se faz por via fisiológica enquanto que na arterialização a recuperação é lenta, às vezes com certa progressão da necrose, apesar da permeabilidade da fístula, o que se explica pela forma não fisiológica de revascularização.
Os bons resultados das arterializações nos diabéticos que no passado era de 64% com uma destruição mais eficaz das válvulas atinge índices de 80%. Estes resultados foram obtidos em pacientes sem leito distal e pela falta de estudos randomizados não devem ser comparados com as revascularizações tradicionais.
Referencias:
- Alexandrescu V; Ngongang C; Vincent G; Ledent G; Hubermont G. Deep calf veins arterialization for inferior limb preservation in diabetic patients with extended ischaemic wounds, unfit for direct arterial reconstruction: preliminary results according to an angiosome model of perfusion. Cardiovasc Revasc Med 2011;12(1):10-9.
- Busato C.R, Utrabo C.A.L, Housome J.K, Gomes R.Z. Arterialização do arco venoso do pé para tratamento da isquemia crítica sem leito distal. Cir Vasc & Angiol 1999;15:117-121.
- Lengua F; La Madrid A; Acosta C; Vargas J. Arterializacion venosa temporal del pie diabético. J.vasc.bras.vol 9 nº1 Porto Alegre 2010 Epub Apr 23,2010.
- BusatoCR; UtraboI CAL; Gomes RZ; HoeldtkeI E; Housome JK; CostaDMM; Busato CD.The great saphenous vein in situ for the arterialization of the venous arch of the foot.J. vasc. bras. vol.9 no.3 Porto Alegre Sept. 2010
- Wahlberg E. Angiogenesis and arteriogenesis in limb ischaemia. J Vasc Surg 2003; 38: 198-203.
- Mousa AY. In Advances in Vascular Surgery 2004; Vol. 11; Chapter 9: Angiogenesis in limb ischemia. pp. 122.
- Brochado-Neto FC; Cury MV; Bonadiman SS; Matielo MF; Tiossi SR; Godoy MR; Nakano K; Sacilotto R. Vein bypasses to branches of pedal arteries. J Vasc Surg 2012;55(3):746-52.
- Good DW;Al Chalabi H; Hameed F; Egan B; Tierney S; Feeley TM. Popliteo-pedal bypass surgery for critical limb ischemia. Ir J Med Sci 2011;180(4):829-35.
- Slais M; Czinner P;Korisková Z; Vitásek P; Dvorácek L; Stádler P.Pedal bypass occupies an irreplaceable position in the spectrum of vascular surgery. Cas Lek Cesk 2011;150(4-5):289-92.
- Spinelli F; Stilo F; Benedetto F; De Caridi G; La Spada M. Early and one-year results of infrainguinal bypass after failure of endovascular therapy. Int Angiol 2011;30(2):156-63.
- Staffa R; Kriz Z. Pedal bypass- ten years experience. Rozhl Chir 2010;89(1):55-8.
- Brochado-Neto FC; Cury MV; Costa VS;Casella IB; Matielo MF; Nakamura ET; Pecego CS; Sacilotto R. Inframalleolar bypass grafts for limb salvage. Eur J Vasc Endovasc Surg 2010;40(6):747-53.
- Khalifa AA; Gueret G; Badra A; Gouny P. Diabetic critical ischemia of lower limbs: distal arterial revascularization. Acta Chir Belg 2009;109(3):321-6.
Apesar da literatura mundial recente, mostrar um aumento de publicações utilizando o método com sucesso, um número expressivo de pacientes sem leito distal continua sendo levado à amputação sem esta tentativa.
A ausência de novas publicações nacionais a respeito demonstra que a cirurgia, ainda não é praticada pelos cirurgiões brasileiros, com a frequência esperada.
Os resultados de Lengua et al. (2010) demonstraram que a arterialização do pé diabético é eficaz e durável a médio e longo prazo devido à neo-arteriogênese e neo-angiogênese induzida pela fístula, ainda que esta esteja patente apenas por um período médio de 8 meses. Os dados por nós apresentados têm como base apenas a observação clínica.
Concluímos que a inversão do fluxo arterial através da “arterialização” do arco venoso do pé deve ser considerada para salvamento de extremidade com isquemia crítica sem leito arterial distal (Busato et al., 1999).
Referencias:
- Busato C.R, Utrabo C.A.L, Housome J.K, Gomes R.Z. Arterialização do arco venoso do pé para tratamento da isquemia crítica sem leito distal. Cir Vasc & Angiol 1999;15:117-121.
- Lengua F; La Madrid A; Acosta C; Vargas J. Arterializacion venosa temporal del pie diabético. J.vasc.bras.vol 9 nº1 Porto Alegre 2010 Epub Apr 23,2010.
1 – Skin temperature in lower hind limb subjected to distal vein arterialization in rats.Sasajima T, Kikuchi S, Ishikawa N, Koyama T. Adv Exp Med Biol. 2014;812:361-8. doi: 10.1007/978-1-4939-0620-8_48. PMID:24729255
2 – Venular valves and retrograde perfusion. Koyama T, Sugihara-Seki M, Sasajima T, Kikuchi S. Adv Exp Med Biol. 2014;812:317-23. doi: 10.1007/978-1-4939-0620-8_42. PMID:24729249
3 – Surgical stimulation of angiogenesis.Ozbek C, Kestelli M, Bozok S, Ilhan G, Yurekli I, Ozpak B, Akyuz M, Bademci M. Asian Cardiovasc Thorac Ann. 2014 Jan;22(1):36-9. doi: 10.1177/0218492312468285. Epub 2013 Jul 11. PMID:24585641
4 – Early results from an angiosome-directed open surgical technique for venous arterialization in patients with critical lower limb ischemia.Houlind K, Christensen J, Hallenberg C, Jepsen JM. Diabet Foot Ankle. 2013 Dec 17;4. doi: 10.3402/dfa.v4i0.22713. eCollection 2013. PMID:24358432
5 – Pathomorphological description of the shunted portion of a filum terminale arteriovenous fistula.Takeuchi M, Niwa A, Matsuo N, Joko M, Nakura T, Aoyama M, Yokoi T, Takayasu M. J. 2014 Feb 1;14(2):e7-10. doi: 10.1016/j.spinee.2013.09.022. Epub 2013 Oct 12. PMID:24314764
6 – Comparative study of venous arterialization and pedal bypass in a patient cohort with critical limb ischemia.Schreve MA, Minnee RC, Bosma J, Leijdekkers VJ, Idu MM, Vahl AC. Ann Vasc Surg. 2014 Jul;28(5):1123-7. doi: 10.1016/j.avsg.2013.08.010. Epub 2013 Nov 1. PMID:24189192
7 – Biological maintenance of distal vein arterialization.Sasajima T, Koyama T.Adv Exp Med Biol. 2013;765:245-50. doi: 10.1007/978-1-4614-4989-8_34.PMID:22879040
8 – Distal venous arterialization and reperfusion injury: focus on oxidative status.Djoric P, Zeleskov-Djoric J, Stanisavljevic DM, Markovic ZD, Zivkovic V, Vuletic M, Djuric D, Jakovljevic V. Eur Surg Res. 2012;48(4):200-7. doi: 10.1159/000338619. Epub 2012 Jun 7. PMID:22678100
9 – Pedal bypass with deep venous arterialization: the therapeutic option in critical limb ischemia and unreconstructable distal arteries.Mutirangura P, Ruangsetakit C, Wongwanit C, Sermsathanasawadi N, Chinsakchai K.Vascular. 2011 Dec;19(6):313-9. doi: 10.1258/vasc.2010.oa0278. Epub 2011 Oct 18. PMID:22008976
10 – [Treatment of hand ischemia with arterialization of the venous system of the hand: report of three cases].Nguyen PS, Legré R, Gay AM. Ann Chir Plast Esthet. 2011 Jun;56(3):200-6. doi: 10.1016/j.anplas.2010.12.005. Epub 2011 Feb 5. French. PMID:21296474
11 – Successful repair for a ruptured venous aneurysm: an unusual complication of venous arterialization in Buerger’s disease.Wu WW, Liu CW, Liu B, Ye W, Chen Y, Jiang XY. Ann Vasc Surg. 2010 Jul;24(5):693.e5-7. doi: 10.1016/j.avsg.2009.10.015. Epub 2010 May 14. PMID:20471787
12 – Busato, CR. O papel da revascularização retrógrada no salvamento do pé isquêmico. In: Moreira, RCR. Dor na perna. Uma abordagem multidisciplinar das dores do membro inferior. Curitiba: XI Encontro de angiologia e de cirurgia vascular do Conesul, 2012. p. 425-444.
13 – Alexandrescu V; Ngongang C; Vincent G; Ledent G; Hubermont G. Deep calf veins arterialization for inferior limb preservation in diabetic patients with extended ischaemic wounds, unfit for direct arterial reconstruction: preliminary results according to an angiosome model of perfusion. Cardiovasc Revasc Med 2011; 12 (1): 10-9.
14 – Djoric P. Early individual experience with distal venous arterialization as a lower limb salvage procedure. Am Surg. 2011 Jun;77(6):726-30.
15 – Mutirangura P, Ruangsetakit C, Wongwanit C, Sermsathanasawadi N, Chinsakchai K. Pedal bypass with deep venous arterialization: the therapeutic option in critical limb ischemia and unreconstructable distal arteries. Vascular. 2011 Dec;19(6):313-9.
16 – Matarrese MR, Hammert WC. Revascularization of the ischemic hand with arterialization of the venous system. J Hand Surg Am. 2011 Dec;36(12):2047-51.
17 – Nguyen PS; Legré R; Gay AM. Traitement de le main en ischémie chronique par arterialization du sytème veineux superficial: àq propos de trios cas. Ann Chir Plast Esthet 2011; 56(3): 200-6.
18 – Lengua F, La Madrid A, Acosta C, Vargas J. Arterializacion venosa temporal del pie diabético. J. vasc. Bras. Vol.9 no. 1 Porto Alegre 2010 Epub Apr 23, 2010.
19 – Busato CR; Utrabo CAL; Gomes RZ; Hoeldtke E; Housome JK; Costa DMM; Busato CD. The great saphenous vein in situ for the arterialization of the venous arch of the foot. J. vasc. bras. Vol.9 no.3 Porto Alegre Sept.2010.
20 – Keshelawa G, Gigilashvili K, Chkholaria A, Pagava G, Janashia G, Beselia K. Foot venous system arterialization for salvage of non¬reconstructable acute ischemic limb: a case report. J Vasc Nurs. 2009; 27:13-6.
21 – Khalifa AA, Gueret G, Badra A, Gouny P. Diabetic critical ischemia of lower limbs: distal arterial revascularisation. Acta Chir Belg. 2009 May-Jun;109(3):321-6.
22 – Busato CR, Utrabo CAL, Gomes RZ, et al. Arterialização do arco ve¬noso do pé para tratamento da tromboangeíte obliterante. J Vasc Bras. 2008; 7:267-71.
23 – Chloros GD, Li Z, Koman LA. Long-term successful outcome of severe hand ischemia using arterialization with reversal of venous flow: case report. J Hand Surg Am. 2008 Sep;33(7):1048-51.
24 – Pokrovsky AV, Dan VN, Chupin AV, Kalinin AA. Arterialization of the hand venous system in patients with critical ischemia and thrombangiitis obliterans. Angiol Sosud Khir. 2007;13(2):105-11.
25 – Gavrilenko AV, Skrylev SI. Long-term results of venous blood flow arterialization of the leg and foot in patients with critical lower limb ischemia. Angiol Sosud Khir. 2007;13:95-103.
26 – Lengua F; Arterialization Del Pie por isquemia – Ultima oportunidad para evitar amputaciones em diabéticos. 1ª edicition. Lima, Ed. Delvis S.R.L. Julio, 2006.
27 – Lu XW, Idu MM, Ubbink DT, Legemate DA. Meta-analysis of the clinical effectiveness of venous arterialization for salvage of critically ischaemic limbs. Eur J Vasc Endovasc Surg. 2006;31:493-9.
28 – Kind GM. Arterialization of the venous system of the hand. Plast Reconstr Surg. 2006 Aug;118(2):421-8.
29 – Ozbeck C, Kestelli M, Emrecan B, et al. A novel approach: ascending venous arterialization for atherosclerosis obliterans. Eur J Vasc Endovasc Surg. 2005;29:47-51
30 – Mousa AY. In Advances in Vascular Surgery 2004; vol. 11; Chapter 9: Angiogenesis in limb ischemia. pp. 122.
31 – Wahlberg E. Angiogenesis and arteriogenesis in limb ischemia. J Vasc Surg. 2003 Jul;38(1):198-203.
32 – Rowe VL, Hood DB, Liphan J, et al. Initial experience with dorsal venous arch arterialization for limb salvage. Ann Vasc Surg. 2002;16:187-92.
33 – Gasparis AP, Noor S, Da Silva MS, Tassiopoulos AK, Semel L. Distal venous arterialization for limb salvage–a case report. Vasc Endovascular Surg. 2002;36:469-72.
34 – Garrido MB. Anatomia médico cirúrgica do sistema venoso dos membros inferiores. In: Maffei FHA. Doenças vasculares periféricas. 3ª ed. Rio de Janeiro: Medsi; 2002. vol.1, p. 133-67.
35 – Lozano A, Melon J, Ruiz-Grande F, et al. Arterialización venosa distal en cirugía de salvación de extremidad. Resultados preliminaries. Angiologia. 2002; 54:204-26.
36 – Engelke C, Morgan RA, Quarmby JW, Taylor RS, Belli AM. Distal venous arterialization for lower limb salvage: angiographic appearances and interventional procedures. Radiographics. 2001;21:1239-48; discussion 1248-50
37 – Lengua F, La Madrid A, Acosta C, et al. L’artérialisation des veines du pied pour sauvetage de membre chez l’artéritique. Technique et résultats. Ann Chir. 2001;126:629-38.
38 – Campbell WB, Verfaille P, Ridler BM, Thompson JF. Non operative treatment of advanced limb ischaemia: the decision for palliative care. Eur J Vasc Endovasc Surg 2000; 19:246-49.
39 – Busato CR, Utrabo CAL, Housome JK, Gomes RZ. Arterialização do arco venoso do pé para tratamento da isquemia crítica sem leito distal. Cir Vasc Angiol. 1999;15:117-21.
40 – Taylor RS, Belli AM, Jacob S. Distal venous arterialisation for salvage of critically ischaemic inoperable limbs. Lancet. 1999;354:1962-5
41 – Chen XS, Lin T, Chen DL, Guan YB. Venous arterialization in the treatment of extensive arterial occlusions of lower extremities. J Surg Concepts Pract. 1998;3:219-21.
42 – Pokrovski AV, Dan VN, Khorovets AG, Chupin AV. Arterialization of the foot venous system in the treatment of the critical lower limb ischaemia and distal arterial bed occlusion. An Vasc Surg. 1996;4:73-93.
43 – Lengua F, Cohen R, L’Huillier B, Buffet JM. Arteriovenous revascularization for lower limb salvage in unreconstructible arterial occlusive disease (long term outcome). Vasa. 1995;24:261-9.
44 – Lengua F, Langeron P. Le pontage d’artérialisation veineuse distale peut-il être bénéfique au pied diabétique avec nécrose? Chirurgie. 1994-1995;120:143-52.
45 – Lengua F, Nuss JM, Buffet JM, Lechner R. Etude comparative de deux modalités d’artérialisation des veines du pied en ischémie critique. J Chir (Paris). 1993;130:12-9.
46 – Pokrovskii AV, Dan VN, Khorovets AG, Chupin AV. [Arterialization of venous blood flow in the foot in the treatment of severe ischaemia in patients with crural arterial occlusions and non-functioning plantar arch]. Khirurgiia (Mosk). 1990;5:35-42.
47 – Lengua F, Herrera JJ, Florsch CL. Etude des veines du pied par phlébographie à contrecouraant. J. Mal Vasc. (Paris) 1988; 13:344-350.
48 – Lengua F, Nuss JM, Lechner R, Kunlin J. Arterialization of the venous network of the foot through a bypass in severe arteriopathic ischemia. J Cardiovasc Surg. 1984; 25:357-60.
49 – Lengua Almora F, Herrera Zuloeta E, Kunlin J. Nuevos documentos experimentales de inversión circulatoria en miembro isquémico y de inyección retrógrada em piezas anatómicas. Diagnóstico (Peru). 1984;13:77-86.
50 – Lengua F, Nuss JM, Lechner R, Kunlin J. Arterialization of the venous network of the foot through a bypass in severe arteriophatic ischemia. J Cardiovasc Surg (Torino). 1984;25:357-60.
51 – Sheil GR. Treatment of critical ischaemia of the lower limb by venous arterialization : an interim report. Br J Surg. 1977 Mar;64(3):197-9.
52 – Matolo NM, Cohen SE, Wolfmann EF Jr. Use of an arteriovenous fistula for treatment of the severely ischemic extremity: experimental evaluation. Ann Surg. 1976;5:622-5.
53 – Lengua F. Technique d’artérialisation du réseau veineux du pied. Press Med. 1975;4:1039-42.
54 – Courbier R, Jausseran JM, Reggi M. Sapheno-femoral shunt in severe ischaemia of the lower limbs. J Chir (Paris). 1973;105:441-8.
55 – Lofgren EP, Myers TT, Lofgren KA, Kuster G. The venous valves of the foot and ankle. Surg Gynecol Obstet. 1968;8: 289-90.
56 – Root HD, Cruz AB Jr. Effects of an arteriovenous fistula on the devascularized limb. JAMA. 1965;191:645-8.
57 – Van Limborgh J. Anatomie der venae Communicantes. Zeit Phlebol, 1964; 4: 268-271.
58 – Szilagyi D, Jay GD 3rd, Munnell ED. Femoral arteriovenous anastomosis in the treatment of occlusive disease. AMA Arch Surg. 1951;63:435-51.
59 – Busato CR, Utrabo CAL, Lipinski LC, et al. Modelo Experimental para estudo da circulação retrógrada. J Vasc Bras. Ponta Grossa, 2016.
60 – Nunes WA, Bonfim FB, Cavalcante NC, et al. PRIMEIRA ARTERIALIZAÇÃO DO ARCO VENOSO DE MEMBRO INFERIOR NO HGP-TO APÓS TENTATIVA DE REVACULARIZAÇÃO PRÉVIA. Revista de Patologia do Tocantins, v. 2, n. 4, p. 11-16, 2015.
61 – Ramos HG, Mar CHR, Reman PA, et al. Arterialización de las venas: opción para salvamento.
62 – Kum S, Tan YK, Tang T, et al. Percutaneous Deep Venous Arterialization. Endovascular Today, 2015.
63 – Schreve MA, Vos CG, Vahl AC, et al. Venous Arterialisation for Salvage of Critically Ischaemic Limbs: A Systematic Review and Meta-Analysis. European Journal of Vascular and Endovascular Surgery. 2016.
64 – Arsenault, KA et al. Venous Arterialization for Nonreconstructible Lower Extremity Arterial Disease: A Multicenter Case Series. Journal of Vascular Surgery, v. 66, n. 3, p. e68-e69, 2017.
65 – Busato, CR et al. Isquemia e reperfusão por circulação retrógrada: estudo comparativo experimental. J Vasc Bras, v. 16, n. 3, p. 187-194, 2017.
66 – Lichtenberg, M et al. Surgical and endovascular venous arterialization for treatment of critical limb ischaemia. Vasa, v. 1, n. 1, p. 1-6, 2017.